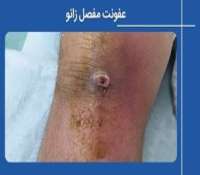
روماتیسم مفصلی نوعی بیماری خودایمنی و التهابی است که باعث ایجاد درد و تورم در مفاصل میشود. تورم ایجادشده منجر به فرسایش استخوانها و تغییر شکل آنها میشود. بنابراین درمان زودهنگام این بیماری از اهمیت زیادی برخوردار است. در این مطلب به معرفی روماتیسم مفصلی، دلایل ابتلا، روشهای تشخیص و درمان آن و ... میپردازیم. با ما همراه باشید.
روماتیسم مفصلی چیست؟
روماتیسم مفصلی نوعی بیماری خودایمنی است که میتواند بر روی بسیاری از اعضای بدن تأثیر بگذارد. سیستم ایمنی بهصورت طبیعی از بدن در برابر عفونتها محافظت میکند، اما در برخی مواقع بنا بهدلایلی دیگر قادر به تفکیک سلولهای سالم بدن از عوامل خارجی و مهاجم نیست. درنتیجه بهجای حمله به سلولهای مهاجم به سلولهای خودی حمله میکند. مفصلهایی مانند مفصل انگشتان دست، پا، مچ دست و مچ پا از شایعترین مفصلهایی هستند که درگیر روماتیسم مفصلی میشوند. البته این بدان معنی نیست که دیگر مفاصل بدن در معرض خطر ابتلا به این بیماری قرار ندارند. مفصلهایی ازجمله مفصل شانه، آرنج و گردن نیز گاهی به این بیماری مبتلا میشوند. بنابراین دردها و مشکلات متعددی را برای بیمار به همراه میآورند.
انواع روماتیسم مفصلی
اگر اخیراً تشخیص آرتریت روماتوئید (RA) داشته اید، ممکن است به این فکر کنید که آیندهتان چه خواهد بود. پاسخ این سوال ممکن است در نوع آرتریت روماتوئیدی که دارید نهفته باشد.
آرتریت روماتوئید سرولوژیک مثبت
این نوع از آرتریت روماتوئید رایجتر است (60٪ تا 80٪ از افرادی که به RA مبتلا هستند، سرولوژیک مثبت هستند). آرتریت روماتوئید سرولوژیک مثبت به این معنی است که خون شما دارای آنتیبادیهایی است که میتوانند بدن شما را مورد حمله قرار داده و مفاصل شما را ملتهب کنند. این آنتیبادیها به نام پپتید آنتی سیکلیک سیترولینه (که پزشک ممکن است آنها را آنتی-CCP بنامد) یا آنتی بادی ضد پروتئین سیترولینه حلقوی (ACPA) شناخته میشوند.
پزشک از آزمایش خون برای بررسی وجود آنتی-CCPها استفاده می کند. اما داشتن این آنتیبادیها همیشه به معنی ابتلا به آرتریت روماتوئید نیست. پزشک پس از بررسی علائم و ارزیابی وضعیت، تشخیص نهایی را خواهد داد. در مورد آزمایش های تشخیصی روماتیسم مفصلی بیشتر بدانید.
آرتریت روماتوئید سرولوژیک منفی
سرولوژیک منفی به این معنی است که شما هیچ آنتی-CCP یا فاکتور روماتوئیدی در خون خود ندارید یا مقدار آنها بسیار کم است. اگر هنوز علائم آرتریت روماتوئید دارید و آزمایش آنتی-CCP منفی است، احتمالاً به آرتریت روماتوئید سرولوژیک منفی مبتلا هستید یا ممکن است بیماری دیگری داشته باشید.
آرتریت روماتوئید نوجوانان
زمانی که آرتریت روماتوئید شخصی را که کمتر از 16 سال دارد درگیر کند، به آن آرتریت روماتوئید نوجوانان یا آرتریت ایدیوپاتیک نوجوانان (JIA) گفته میشود. علاوه بر درد، سفتی و تورم مفاصل، کودکان مبتلا به JIA ممکن است تب، بث.رات و تورم غدد لنفاوی داشته باشند.
علائم آرتریت رماتوئید
روماتیسم مفصلی ابتدا مفاصل کوچکتر مانند انگشتان دست و پا را تحت تأثیر قرار میدهد. با پیشرفت بیماری، این علائم اغلب به مچ دست، زانو، مچ پا، آرنج، باسن و شانهها گسترش مییابند. در بیشتر موارد، علائم در هر دو طرف بدن ظاهر میشوند. حدود 40 درصد از افراد مبتلا، تغییراتی را در اندامهای زیر تجربه میکنند:
- پوست
- چشمها
- ریهها
- قلب
- کلیهها
- غدد بزاقی
- بافت عصبی
- مغز استخوان
- رگهای خونی
در اکثر مواقع، علائم بیماری روماتیسم مفصلی بهتدریج و در عرض چند هفته بروز میکنند. این علائم به دو دسته، علائم مفصلی و علائم غیرمفصلی تقسیم میشوند.
علائم مفصلی
علائم مفصلی بیماری روماتیسم بسته به شدت التهاب مفصل متغیر هستند. علائم دردناک روماتیسم زمانی بروز میکنند که بافتهای بدن متلهب شوند. در این صورت بیمار، علائم زیر را از خود نشان میدهد:
- درد شدید در مفصل به هنگام حرکت دادن آن
- تشدید درد در صبح و هنگام بیدار شدن از خواب
- احساس خشکی و سفتی شدید در مفصل
- ورم و حجیم شدن مفصل
- لنگ زدن و اختلال در راه رفتن (هنگام درگیری مفصلهای زانو و لگن)
- تورم در یک یا چند مفصل بدن
علائم غیرمفصلی
شایعترین علائم بیماری روماتیسم در مراحل ابتدایی عبارتاند از:
- ضعف و کاهش اشتها
- درد مبهم و گنگ در عضلات
- احساس خستگی و ناتوانیِ بیدلیل
علائم زیر از دیگر نشانههای روماتیسم غیرمفصلی هستند که شیوع آنها کمتر است:
- تب و لرز
- کمخونی
- التهاب تاندونهای اطراف مفصل
علت بیماری روماتیسم
در روماتیسم مفصلی، به علت های گوناگونی، امکان درگیر شدن مفاصل وجود دارد. از میان این عوامل ایجاد کننده بیماری، عامل مهم واکنش خود ایمنی بدن، اهمیت بسزایی دارد.
یکی از راه های دفاعی سیستم ایمنی بدن، تولید پادتن و آنتی بادی ، به منظور از بین بردن عوامل بیگانه ی نفوذ کرده به بدن، می باشد. با این روند بدن از خود در برابر انواع باکتری ها و میکروب های بیماری زا دفاع می کند و سلامت بدن را تضمین می کند. در مواردی، سیستم ایمنی بدن دچار اشکال می شود.
در پی این اشکال، سیستم دفاعی بدن، سلول ها و بافت های خودی بدن را بیماری زا، تلقی می کند. بنابراین، نسبت به آن ها پاسخ ایمنی صادر می کند. که با این کار، اندام ها و سلول های بدن، دچار آسیب و نابودی می شوند. به این عارضه، خود ایمنی بدن ، اطلاق می شود.
روماتیسم جزء، بیماری های خود ایمنی محسوب می گردد و عوارضی مانند بیماری های خودایمنی ، در بدن ایجاد می کند.
عوامل مؤثر در افزایش احتمال ابتلا
عوامل مختلفی وجود دارند که احتمال ابتلا به روماتیسم مفصلی را افزایش میدهند. البته بعضی از آنها اجتنابناپذیر هستند، اما بعضی دیگر از آنها را میتوان کنترل کرد. مهمترین عوامل افزایش احتمال ابتلا به روماتیسم مفصلی عبارتاند از:
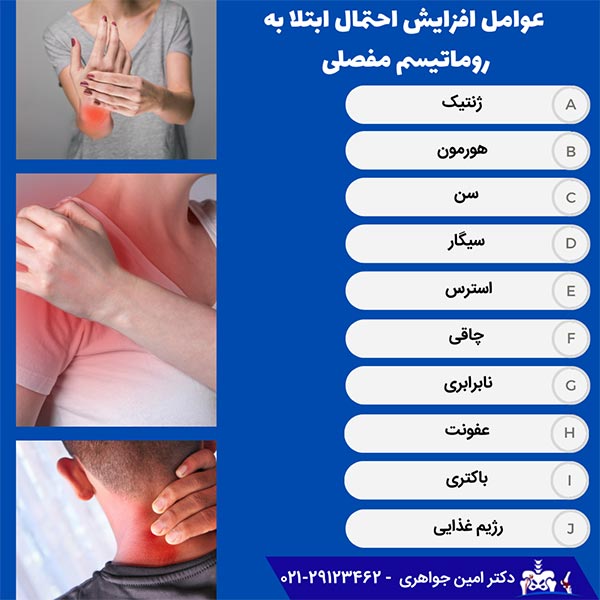
ژنتیک
اگر یکی از اعضای خانواده به روماتیسم مفصلی مبتلا باشد، احتمال ابتلای بقیه اعضا به این بیماری وجود دارد. بااینکه طیف وسیعی از عوامل ژنتیکی و محیطی در این امر نقش دارند، هیچ تغییر ژنتیکی خاصی برای ابتلا به این بیماری وجود ندارد.
هورمونها
هورمونها نقش قابلتوجهی در ابتلا به روماتیسم دارند. بر اساس آمارهای موجود، زنان دو تا سه برابر بیشتر از مردان در معرض خطر ابتلا به روماتیسم مفصلی هستند.
سن
روماتیسم میتواند در هر سنی رخ دهد، اما احتمال ابتلا به آن، با افزایش سن، بیشتر میشود. طبق آمار، احتمال ابتلا به بیماریهای روماتیسمی در افراد بالای 60 سال افزایش مییابد.
سیگار
دانشمندان همواره به ارتباط بین سیگار و افزایش خطر ابتلا به روماتیسم مفصلی حتی در افرادی که فقط در معرض دود آن هستند، تأکید میکنند. طبق تحقیقات، افرادی که بیشتر سیگار میکشند، علائم روماتیسم مفصلی شدیدتری نسبت به بقیه دارند.
استرس
به گفته محققان، استرس نیز در ابتلا به روماتیسم نقش دارد. بهعلاوه، چگونگی واکنش بدن به استرس ممکن است احتمال ابتلا به این بیماری را افزایش دهد. به نقل از برخی مبتلایان به روماتیسم مفصلی، علائم این بیماری، برای اولین بار بعد از قرار گرفتن آنها در موقعیتهای استرسزا ظاهر شدهاند.
چاقی
چاقی یکی دیگر از عوامل افزایش خطر ابتلا به بیماریهای روماتیسمی است. محققان، چاقی را با بیماریهای دیگری مانند سندرم متابولیک نیز مرتبط میدانند. سندروم متابولیک علائم روماتیسم مفصلی را تشدید میکند.
نابرابری اجتماعی و اقتصادی
وضعیت اجتماعی و اقتصادی افراد نیز یکی از عوامل تأثیرگذار بر خطر ابتلا به روماتیسم مفصلی است. کسانی که در محلههای معمولی با درآمد ماهیانه متوسط زندگی میکنند، بیشتر در معرض ابتلا به این بیماری هستند. مبتلا شدن به روماتیسم در این افراد میتواند بهدلیل عواملی مانند شغل، مسکن، استرس و میزان دسترسی به مراقبتهای بهداشتی باشد.
عفونت
تأثیر عفونت بر سیستم ایمنی ممکن است باعث بروز بیماریهای روماتیسمی شود. درواقع، عفونت منجر به ناتوانی سیستم ایمنی بدن در کنترل بعضی میکروبها میشود.
باکتری
بر اساس مطالعات، 75 درصد از مبتلایان به روماتیسم مفصلی دارای باکتری «پروتلا كوپر» در رودههای خود هستند. به گفته محققان، بعضی از باکتریهای رودهای احتمال ابتلا به بیماریهای روماتیسمی را در افراد افزایش میدهند.
رژیم غذایی
برخی مواد موجود در غذاها باعث ایجاد روماتیسم مفصلی میشوند. برای مثال، نوعی باکتری در شیر و گوشت گاو وجود دارد که باعث بروز روماتیسم در افرادی میشود که استعداد ژنتیکی ابتلا به آن را دارند. برای اطلاعات بیشتر مطلب تغذیه مناسب برای روماتیسم مفصلی را مطالعه نمایید.
سابقه زایمان
زنانی که هرگز زایمان نکردهاند، بیشتر در معرض خطر ابتلا به روماتیسم مفصلی قرار دارند.
عوامل محیطی
برخی از عوامل محیطی نیز خطر ابتلا به روماتیسم مفصلی را در بزرگسالی افزایش میدهند. بهعنوان مثال، تحقیقات نشان میدهند کودکانی که مادرانشان سیگار میکشیدند، در بزرگسالی دو برابر بیشتر از دیگران در معرض خطر ابتلا به روماتیسم مفصلی قرار دارند. بهعلاوه درآمد کم والدین نیز احتمال ابتلا به این بیماری را در بزرگسالی فرزندان افزایش میدهد.
عوارض روماتیسم مفصلی
متأسفانه بیماران مبتلا به روماتیسم بهدلیل مصرف برخی داروها در معرض ابتلا به مشکلات و عوارض زیر هستند:
- کمخونی: گاهی مصرف داروهای ضدروماتیسم به مرور زمان باعث ایجاد ضایعاتی در غشای روده میشود. این آسیب میتواند منجر به ناتوانی بدن در جذب آهن و کمخونی شود.
- بروز حملات قلبی یا ابتلای بیمار به بیماری قلبی و عروقی
- عفونت مفصلی
- ضعیف شدن یا پوکی استخوان
- سندروم تونل کارپال (اختلال در عملکرد عصب ساعد دست)
- بروز علائم عصبی در بیمار
- جابهجایی و دررفتگی مهرههای ستون فقرات بهدلیل فشار به نخاع و ضعیف شدن عضلات
- مشکلات پوستی: روماتیسم مفصلی در برخی موارد منجر به تشکیل تودههای بافتی به نام ندول روماتوئید بر روی آرنج، ساعد، پاشنه پا و انگشتان دست میشود.
- مشکلات بینایی: یکی از عوارض این بیماری، التهاب سفیدی چشم است که میتواند منجر به از دست دادن بینایی شود.
- درد گردن
- مشکلات ریوی: روماتیسم مفصلی باعث التهاب ریهها و پلوریت میشود. این بیماری تنفس را دردناک میکند و منجر به سرفه خونی یا عفونت ریوی میشود.
- دیابت
- عفونت
مطالعه بیشتر: عوارض بیماری روماتیسم مفصلی و عاقبت بیماران
نحوه تشخیص روماتیسم مفصلی
اولین گام برای درمان مؤثر روماتیسم مفصلی، تشخیص دقیق و بهموقع است. پزشک متخصص با استفاده از روشهای زیر این بیماری را تشخیص میدهد:
بررسی تاریخچه پزشکی
پزشک هنگام ارزیابی تاریخچه پزشکی، درمورد علائم مفاصل (درد، حساسیت، سفتی، مشکل در حرکت)، زمان شروع علائم و شدت آنها و سابقه این بیماری در خانواده از افراد سؤال میپرسد.
معاینه
پزشک معالج فرد را معاینه میکند تا حساسیت مفاصل، تورم، تب و حرکات دردناک یا محدود و برجستگیهای زیر پوست او را ارزیابی کند.
آزمایش خون
پزشکان برای ارزیابی التهاب بدن و پروتئینهای خون (آنتیبادی)، از آزمایش خون استفاده میکنند.
تصویربرداری از مفاصل
روماتیسم مفصلی باعث فرسایش انتهای استخوانهای موجود در داخل مفصل میشود. پزشکان از اشعه ایکس، اولتراسوند یا امآرآی برای تشخیص شدت این فرسایش استفاده میکنند. اگر در اولین آزمایشها فرسایشی مشاهده نشد، به این معنی است که روماتیسم در مراحل اولیه بوده و هنوز استخوان آسیب ندیده است. بهعلاوه، از این آزمایشها میتوان برای ارزیابی روند درمان استفاده کرد.
مراحل بیماری روماتیسم مفصلی
RA می تواند در طول زمان پیشرفت کند که چهار مرحله متمایز را نشان می دهد. اگرچه همهافراد مراحل را را به طور یکسان تجربه نمی کنند.
عواملی مانند چگونگی مدیریت آرتریت روماتوئید توسط شخص و پزشک او، زمان تشخیص اولیه و شروع درمان، و چندین عامل سبک زندگی یا ژنتیک نیز بر تعیین چگونگی پیشرفت این بیماری اثر میگذارند.
چهار مرحله RA عبارتند از:
- مرحله 1 یا RA اولیه
- مرحله 2 یا RA متوسط
- مرحله 3 یا RA شدید
- مرحله 4 یا RA مرحله آخر
درصورت تمایل با چهار مرحله بیماری روماتیسم مفصلی بیشتر آشنا شوید.
درمان روماتیسم مفصلی
متأسفانه هیچ روش قطعیای برای درمان روماتیسم مفصلی وجود ندارد. اما به کمک برخی از روشهای درمانی میتوان درد و علائم ناشی از این بیماری را کاهش داد. مهمترین اهداف درمان روماتیسم، کم کردن درد و پیشگیری از تخریب مفصل هستند. برای این کار اقدامات مختلفی انجام میشوند. دارودرمانی و توانبخشی از اصلیترین روشها برای درمان روماتیسم هستند. در ادامه به بررسی روشهای درمان این بیماری میپردازیم:
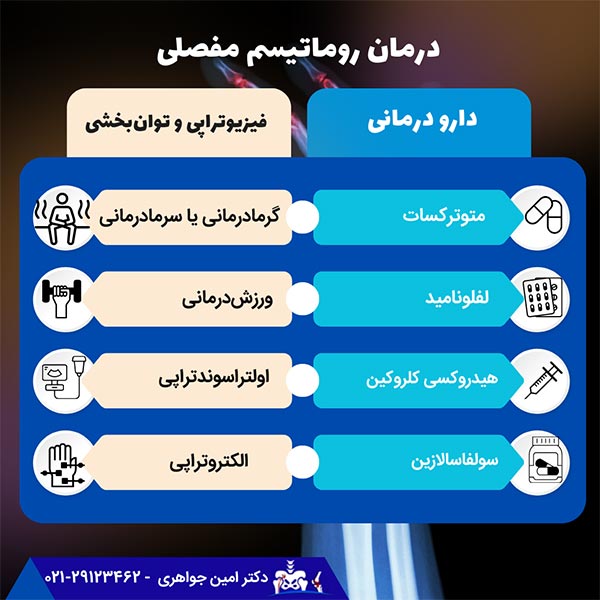
دارودرمانی و توانبخشی از اصلیترین روشها برای درمان روماتیسم هستند. در ادامه به بررسی روشهای درمان این بیماری میپردازیم:
دارو درمانی
مصرف داروهای ضدالتهاب و غیراستروئیدی مانند ایبوپروفن و ناپروکسن سدیم موجب کاهش درد و التهاب میشود. در موراد حاد، داروهای قویتر مثل داروهای کورتیکواستروئیدی (پردنیزون) توسط پزشک متخصص تجویز میشوند.
دسته دیگر داروهایی که برای درمان روماتیسم به کار میروند، داروهای ضدروماتیسمی هستند. درواقع این داروها روند بیماری را کند کرده و از آسیب دیدن مفصل جلوگیری میکنند. رایجترین داروهای ضدروماتیسمی به شرح زیر هستند:
- متوترکسات
- لفلونامید
- هیدروکسی کلروکین
- سولفاسالازین
نوع دیگری از داروها مانند داروهای کورتیزول نیز بهصورت تزریق مستقیم به مفصل تجویز میشوند.
فیزیوتراپی و توانبخشی
بهترین روش مدیریت روماتیسم مفصلی کمک به بهبود حرکت و استحکام مفصل و قدرت عضلات است که میتوان برای انجام آن از انواع روشهای فیزیوتراپی استفاده کرد. فیزیوتراپ برای درمان روماتیسم مفصلی، چندین شیوه را به کار میبرد. این شیوهها عبارتاند از:
- گرمادرمانی یا سرمادرمانی برای کاهش درد و سفتی مفاصل
- ورزشدرمانی بهمنظور افزایش دامنه حرکتی
- اولتراسوندتراپی
- الکتروتراپی
فشردهسازی مفصل
در این روش درمانی از آتل یا باندهای کشی استفاده میشود. کاهش درد و التهاب، پیشگیری از شکل نامتعارف مفصلها و کاهش خشکی آنها از مهمترین کاربردهای آتل هستند.
انواع جراحی برای درمان روماتیسم مفصلی
پزشک متخصص درصورت بینتیجه بودن دارودرمانی و توانبخشی در درمان روماتیسم، عمل جراحی را بهمنظور ترمیم مفصل آسیبدیده توصیه میکند. جراحیهای مناسب برای درمان روماتیسم مفصل به شرح زیر هستند:
جراحی سینووکتومی
جراحی سینووکتومی برای برداشتن غشای سینوویالِ ملتهب و آسیبدیده به کار میرود. از این روش اغلب برای درمان روماتیسم مفصلی زانو، آرنج، مچ دست، انگشتان و مفاصل ران استفاده میشود.
جراحی ترمیم تاندون
از روش جراحی تاندون زمانی استفاده میشود که علاوهبر بیماری روماتیسم، تاندونهای اطراف مفصل درگیر شوند و آسیب ببینند.
جراحی تعویض مفصل
هنگامی که بیماری روماتیسم باعث تخریب کامل مفصل شود، جراح ارتوپد قسمتهای آسیبدیده مفصل را برمیدارد و به جای آن پروتزهای ساختهشده از فلز و پلاستیک را قرار میدهد.
راهکارهای تسکین درد در افراد مبتلا به روماتیسم
افراد مبتلا به روماتیسم نیاز به ورزش منظم و استراحت دارند؛ زیرا هم بیتحرکی و هم فعالیت بیشازحد موجب تشدید علائم آنها میشود. استراحت کافی به کاهش درد و علائم بیماری کمک میکند.

بااینکه حرکت دادن مفصل برای فرد مبتلا به روماتیسم سخت است، انجام حرکات ورزشی برای افزایش دامنه حرکتی او مفید است. حرکات و ورزشهای زیر برای کاهش درد بیمار مبتلا به روماتیسم مفصلی مؤثر هستند:
آبدرمانی
آب بهدلیل ماهیت منحصربهفرد خود، وزن کسی را که در درون آن قرار میگیرد، تا یکسوم کاهش میدهد. بهعلاوه، آب گرم موجب کم شدن درد عضلات و تسکین خشکی و سفتی مفصل میشود.
پیلاتس
پیلاتس ورزشی مناسب و بسیار تأثیرگذار برای تثبیت مفاصل و تقویت عضلات اطراف آنها است. در صورت ضعیف شدن عضلات خود بهدلیل بیماری روماتیسم میتوانید از این ورزش استفاده کنید.
یوگا
یوگا شامل چندین تمرین ورزشی منظم است که باعث کاهش درد، افزایش انعطافپذیری، بهبود عملکرد و کاهش استرس میشود.
مراقبتهای خانگی
برای اطمینان از دریافت درمان مناسب، همکاری با پزشک ضروری است، اما میتوانید اقداماتی را برای مدیریت روماتیسم و کاهش درد و خستگی خود انجام دهید. رژیم غذایی، ورزش، ترک سیگار و سلامت روان همگی از این اقدامات هستند. علاوهبر انجام روشهای درمانی، به کار بردن شیوههای مراقبتی در خانه به مقابله با روماتیسم کمک میکند. در ادامه برخی از این روشهای خانگی را شرح میدهیم:
- تغذیه سالم: رژیم غذایی متعادل و مغذی، شامل مقدار مناسبی از همه گروههای غذایی است که به سلامتی و وزن سالم کمک میکند.
- انجام حرکات روزانه: زمانی که برای ورزش کردن وقت ندارید، سعی کنید برخی از حرکتها را انجام دهید. بهطورمثال، به جای استفاده از آسانسور از پلهها استفاده کنید، خودروی خود را کمی دورتر از خانه پارک کنید تا کمی پیادهروی کنید و راه طولانیتری را برای رفتن به محل کار انتخاب کنید.
- ایجاد تعادل بین فعالیت و استراحت: تلاش برای انجام فعالیتهای بدنی بسیار مهم است، اما استراحت بهویژه هنگام احساس درد و متورم یا سفت شدن مفاصل اهمیت زیادی دارد. درواقع استراحت به کاهش التهاب، خستگی و حفظ انرژی کمک میکند.
- گرما یا سرمادرمانی: استفاده از پدهای حرارتی یا حمامهای گرم، برای تسکین مفاصل سفت و ماهیچههای خسته مفید هستند. سرمادرمانی نیز برای التیام دردهای حاد و مفاصل متورم بهترین گزینه است؛ زیرا میتواند نواحی دردناک را بیحس کند و التهاب را کاهش دهد.
- استفاده از محصولات موضعی: کرمها، ژلها یا چسبهای مخصوص میتوانند درد مفصل یا عضله را کاهش دهند.
- کاهش استرس: شیوههای مختلفی برای حفظ آرامش و غلبه بر درد وجود دارند. مدیتیشن، تنفس عمیق و فکر کردن به خاطرات شادیآور زندگی جزء این شیوهها هستند. ازطرفی ماساژ نیز میتواند به کاهش درد، شل کردن عضلات دردناک و کاهش استرس یا اضطراب کمک کند. بهعلاوه، استفاده از طب سوزنی با قرار دادن سوزنهای کوچک در امتداد نقاط خاص برای تسکین درد مفید است.
- ترک سیگار: کشیدن سیگار بیماری را بدتر میکند و میتواند باعث مشکلات دیگر شود. سیگار کشیدن همچنین فعالیت بدنی را نیز دشوارتر میکند.
- حفظ وزن سالم: چاقی میتواند مشکلات متعددی را برای افراد مبتلا به روماتیسم مفصلی ایجاد کند و بنابراین حفظ وزن مناسب بسیار مهم است.
- فعالیت بدنی: کارشناسان توصیه میکنند بزرگسالان بهطور ایدهآل به مدت 150 دقیقه در هفته فعالیت بدنی متوسطی مانند پیادهروی، شنا یا دوچرخهسواری داشته باشند. فعالیت بدنی منظم علاوه بر کاهش احتمال ابتلا به روماتیسم مفصلی، خطر ابتلا به بیماریهای مزمن دیگر مانند بیماری قلبی، دیابت و افسردگی را نیز کاهش میدهد.
- مصرف مکملها: مطالعات نشان میدهند مکملهای مختلف ازجمله کورکومین، روغن ماهی و امگا 3 ممکن است به کاهش درد آرتریت روماتوئید کمک کنند. بااینحال، قبل از مصرف هر مکمل، با پزشک صحبت کنید تا درمورد عوارض جانبی و چگونگی تأثیر آن بر سایر داروهایی که مصرف میکنید، مطلع شوید.
کلام پایانی
بیماری روماتیسم به انواع گوناگون و بهدلایل مختلفی ظاهر میشود. علائم این بیماری به دو شکل مفصلی و غیرمفصلی در افراد مبتلا بروز میکنند.
عواملی مانند چاقی، عفونت، نابرابری اجتماعی و اقتصادی، استرس و سیگار، خطر ابتلا به این بیماری را افزایش میدهند.
گاهی فرد بیمار، پس از گذراندن یک دوره درمانی احساس میکند که کاملاً بهبود یافته است. درنتیجه، ادامه دادن به روند درمانی را جدی نمیگیرد و مصرف داروهای خود را قطع میکند. اما تنها چند روز پس از قطع مصرف دارو، درد و علائم بیماری باز میگردند.
برای درمان روماتیسم میتوان از انواع روشهای مختلف ازجمله آبدرمانی و توانبخشی یا روشهای جراحی استفاده کرد. اما برای درمان قطعی باید به پزشک مراجعه کنید.
منابع:
سوالات متداول
خیر، آرتریت روماتوئید از بین نمیرود و تا آخر عمر همراه شما خواهد بود. البته ممکن است دورههایی داشته باشید که علائمی از این بیماری را مشاهده نکنید. تحقیقات نشان میدهند آسیبی که روماتیسم مفصلی به مفاصل وارد میکنند، باقی میماند. بنابراین اگر برای درمان به پزشک مراجعه نکنید، این بیماری میتواند باعث آسیب دائمی به غضروف و در نهایت مفاصل شما شود. همچنین میتواند به اندامهایی مانند ریه و قلب نیز آسیب برساند.