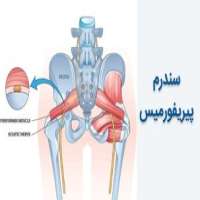
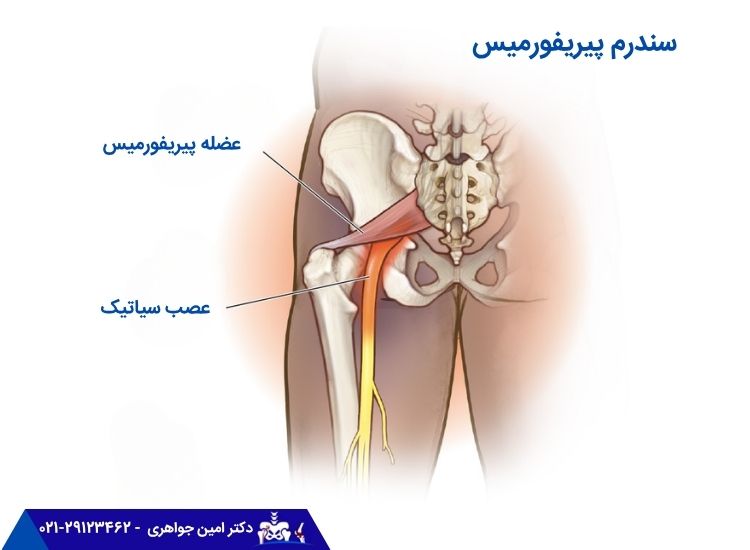
سندرم پیریفورمیس زمانی اتفاق میفتد که عضله پیریفورمیس شما عصب سیاتیک را فشرده میکند و منجر به التهاب میشود. این مسئله میتواند باعث درد یا بیحسی در لگن و پشت ساق پا در یک یا هر دو طرف بدن شود.
پیریفورمیس، عضلهای صاف و باریک است. این عضله از قسمت پایینی ستون فقرات شما شروع شده و ازطریق لگن تا بالای رانها کشیده میشود. عضله پیریفورمیس به هر دو طرف بدن گسترش مییابد و تقریباً به تمام حرکات قسمت پایینی بدن کمک میکند.
عصب سیاتیک معمولاً از زیر عضله پیریفورمیس عبور میکند. این عصب از نخاع شما شروع میشود و ازطریق لگن از پشت پاها به سمت پایین میرود. این عصب، طولانیترین و بزرگترین عصب در بدن است.
تفاوت بین سندرم پیریفورمیس و سیاتیک چیست؟
اگرچه این دو بیماری گاهیاوقات با هم مرتبط بوده و هر دو بر عصب سیاتیک تأثیر میگذارند، اما متفاوت هستند.
فتق دیسک یا تنگی کانال نخاعی میتواند باعث سیاتیک شود. علائم این بیماری کمر را تحت تأثیر قرار میدهند و ازطریق لگن و پا به سمت پایین انتشار مییابند.
سندرم پیریفورمیس فقط شامل فشار عضله پیریفورمیس بر ناحیهای از عصب سیاتیک در لگن است. این بیماری میتواند بسیار شبیه سیاتیک باشد، اما در ناحیهای خاصتر مشاهده میشود.
علت سندرم پیریفورمیس چیست؟
هر چیزی که باعث فشار پیریفورمیس بر عصب سیاتیک شود، میتواند سندرم پیریفورمیس را ایجاد کند. شایعترین علل سندرم پیریفورمیس عبارتاند از:
- التهاب (ورم) در پیریفورمیس یا بافتهای اطراف آن
- اسپاسم عضلانی
- بافت اسکار در عضله
این مشکلات میتوانند ناشی از موارد زیر باشند:
- بالا رفتن از پلهها، راه رفتن یا دویدن با عضلات پیریفورمیسی که بهاندازه کافی قوی نیستند
- آسیب به لگن یا پا، مانند افتادن یا تصادف رانندگی
- داشتن عضلات سفت بهدلیل عدم فعالیت بدنی
- بلند کردن نامناسب وسایل و آسیب رساندن به عضله پیریفورمیس
- گرم نکردن قبل از فعالیت بدنی یا کشش نامناسب پس از آن
- ورزش بیشازحد یا انجام حرکات تکراری، مانند دویدن در مسافتهای طولانی
- نشستن برای مدت طولانی (بهعنوان مثال، افرادی که زیاد در محل کار مینشینند)
اما گاهیاوقات، آناتومی غیرطبیعی باعث سندرم پیریفورمیس میشود. متخصصان به این نوع اختلال، سندرم پیریفورمیس اولیه میگویند. بهعنوان مثال، ممکن است بیمار با عصب سیاتیکی متولد شده باشد که مسیری غیرطبیعی در بدن او دارد. یا ممکن است با عضله پیریفورمیس یا عصب سیاتیک با شکلی غیرعادی متولد شده باشد.
علائم سندرم پیریفورمیس چیست؟
علائم سندرم پیریفورمیس در لگن یا قسمت بالای پا رخ میدهند. بیماران اغلب علائم این بیماری را بهصورت زیر توصیف میکنند:
- درد مبهم
- سوزش
- بیحسی
- گزگز
- تیر کشیدن
علائم ممکن است در طول فعالیتهای خاص مانند موارد زیر بدتر شوند:
- نشستن برای مدت طولانی
- راه رفتن یا دویدن
- بالا رفتن از پلهها
سندرم پیریفورمیس چگونه تشخیص داده میشود؟
تشخیص سندرم پیریفورمیس بسیار دشوار است؛ زیرا این وضعیت بهطور مداوم در امآرآی، سونوگرافی یا اشعه ایکس نشان داده نمیشود. این امر تشخیص دقیق را بسیار چالشبرانگیز میکند.
بنابراین، سندرم پیریفورمیس معمولاً بهشکل حذفی تشخیص داده میشود؛ یعنی احتمال ابتلا به سایر بیماریها رد شده تا این اختلال تشخیص داده شود. سندرم پیریفورمیس شبیه سایر بیماریهای بالقوه شایعتر مانند مشکل دیسک بین مهرهای، اختلالات عملکرد مفصل ساکروایلیاک (درد در ناحیه فوقانی ران و تحتانی کمر)، بورسیت تروکانتریک (التهاب یا تورم بورس در نزدیکی مفصل لگن)، گیرافتادگی فمورواستابولار (رشد غیرطبیعی یا تغییر شکل استخوان در استخوان ران) و درد همسترینگ پروگزیمال (نزدیک لگن) است.
تشخیص سریع و دقیق برای اطمینان از اینکه این وضعیت منجر به اختلال مزمنتر و تغییرات جبرانی نمیشود، حیاتی است.
معاینه بالینی
فیزیوتراپ در اولین ارزیابی، مصاحبهای بالینی انجام خواهد داد تا تصویری از درد و علائم شما به دست آورد. او درمورد سابقه سلامتی شما، پیشرفت علائم و آنچه دردتان را تشدید میکند یا تسکین میدهد، فعالیتهای روزمره و روتین ورزشی عادیتان سؤالاتی خواهد پرسید.
متخصص پس از مشاوره، آزمایشات بالینی و معاینه فیزیکی انجام خواهد داد. این مرحله شامل موارد زیر است:
- آزمایش دامنه حرکتی ستون فقرات و لگن
- اندازهگیری قدرت، طول و انعطافپذیری عضلات اندام تحتانی
- ارزیابی وضعیت بدنی
- اندازهگیری طول پا
- بررسی حرکات عملکردی مانند اسکات، تعادل، لانژ، قدم برداشتن
- تجزیه و تحلیل راه رفتن یا دویدن
- آزمایشات عصبی عصب سیاتیک
این فرایند اغلب تمام چیزی است که برای تشخیص سندرم پیریفورمیس لازم است. بااینحال، در مواردی که علائم مزمن بوده یا تشخیص نامشخص باشد، تصویربرداری تخصصی ممکن است برای تأیید کامل تشخیص و رد سایر علل یا پاتولوژی مورد نیاز باشد.
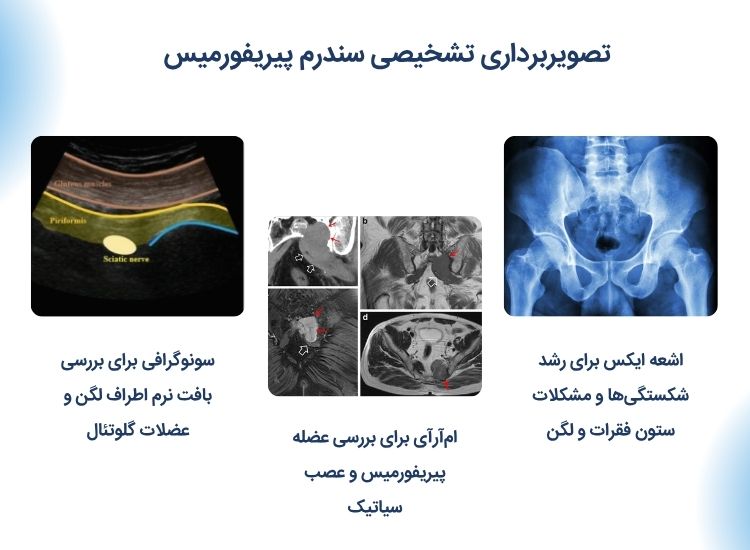
تصویربرداری تشخیصی
اشعه ایکس
اشعه ایکس، استخوان و مفاصل را بهجای بافت نرم نشان میدهد، بنابراین معمولاً برای تشخیص سندرم پیریفورمیس استفاده نمیشود. بااینحال، میتواند در رد سایر علل درد، مانند شکستگیهای فشاری، پاتولوژی مفصل لگن یا ستون فقرات کمری، که علائم سندرم پیریفورمیس را تقلید میکنند، بسیار مفید باشد.
تصویربرداری رزونانس مغناطیسی (امآرآی)
امآرآی از امواج رادیویی و میدان مغناطیسی قوی برای ایجاد تصاویر دقیق و سهبعدی از بافتهای سخت و نرم بدن شما استفاده میکند. امآرآی میتواند عضله پیریفورمیس و عصب سیاتیک را بهوضوح نشان دهد اما نمیتواند بهطور مداوم عصب سیاتیک را که در کنار پیریفورمیس حرکت میکند، برای تشخیص التهاب و فشردهسازی بررسی کند.
تصویربرداری سونوگرافی تشخیصی
سونوگرافی تشخیصی اسکلتی-عضلانی، ابزار تصویربرداری عالی برای ارزیابی پاتولوژی بافت نرم در اطراف لگن و عضلات گلوتئال است. مزیت سونوگرافی نسبت به امآرآی این است که میتواند ساختارها را بهصورت پویا ارزیابی کند؛ به این معنی که اسکن میتواند در طول حرکت خاصی که باعث درد شده، انجام شود.
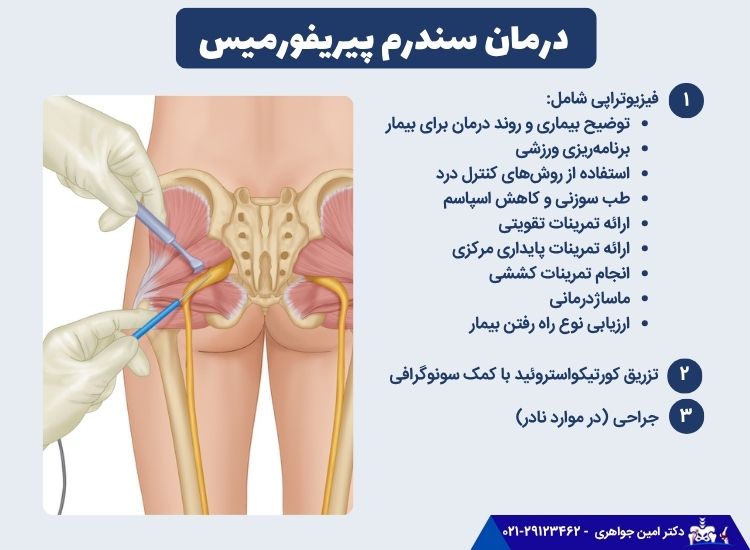
سندرم پیریفورمیس چگونه درمان میشود؟
روشهای درمانی سندرم پیریفورمیس عبارتاند از:
فیزیوتراپی
سندرم پیریفورمیس را میتوان بهطور مؤثر با فیزیوتراپی درمان کرد. درمان فیزیوتراپی اغلب شامل موارد زیر است:
- آموزش بیمار: توضیحی واضح از تشخیص بیماری برای درک بهتر و مشارکت در روند بهبودی
- تغییر در برنامه ورزشی و تمرین: افزایش استراحت و کاهش برنامه فعالیت برای کاهش درد و التهاب و بهبود مناسب عصب و عضله
- مشاوره درمورد مدیریت درد: استفاده از کمپرس یخ برای کمک به کنترل درد، التهاب و تورم، همچنین بحث درمورد داروهای ضد درد یا شلکنندههای عضلانی با پزشک عمومی
- طب سوزنی: استفاده از طب سوزنی برای کاهش حساسیت عصب سیاتیک و کمک به کاهش سفتی و اسپاسم عضلانی
- تمرینات تقویتی متمرکز: ارائه برنامه مقاومتی شخصیسازی شده، ایمن و پیشرونده برای اطمینان از قوی بودن و همافزایی تمام گروههای عضلانی اندام تحتانی (این برنامه بهطور خاص بر تمرینات لگن و ناحیه گلوتئال و عضلات پشتیبان تمرکز خواهد داشت)
- تمرینات پایداری مرکزی: انجام تمرینات پایداری مرکزی برای انجام حرکات مؤثر و کارآمد (این تمرینات اغلب تمرینات مبتنی بر پیلاتس هستند که عضلات عمقی مرکزی را تقویت میکنند)
- تمرینات کششی: انجام تمرینات کششی برای عضلات کلیدی اندام تحتانی – گلوتئال، ادکتورها و ابدکتورها، همچنین انجام برخی کششهای ملایم برای عصب سیاتیک و کاهش حساسیت و کشش عصبی آن
- درمان دستی: استفاده از تکنیکهای ماساژدرمانی یا رهاسازی نقطه ماشهای بر روی پیریفورمیس و عضلات اطراف آن برای کمک به کاهش سفتی و درد عضلانی
- تجزیه و تحلیل راه رفتن: ارزیابی دویدن توسط فیزیوتراپ و آموزش تکنیکهای اصلاحی
فیزیوتراپ در هر جلسه درمانی، بر پیشرفت شما نظارت خواهد داشت و اهداف شخصیتان را مرور خواهد کرد، تا اطمینان حاصل شود که در روند توانبخشی خود احساس حمایت و مشارکت میکنید.
تزریق کورتیکواستروئید با هدایت سونوگرافی
اگر فیزیوتراپی مؤثر نباشد، تزریق کورتیکواستروئید پیشنهاد میشود. تزریق کورتیزون میتواند بسیار مؤثر باشد؛ بهویژه اگر در طول شب درد داشته یا بهدلیل درد و علائم خود قادر به شرکت در فعالیتهای روزمره عادی یا انجام فیزیوتراپی نباشید.
تزریق کورتیکواستروئید با هدایت سونوگرافی میتواند گزینه درمانی مؤثر و مبتنی بر شواهد برای درد مداوم مرتبط با سندرم پیریفورمیس باشد.
در طول تزریق با هدایت سونوگرافی، سوزن بهدقت در عضله پیریفورمیس وارد شده و ترکیبی از داروهای ضد التهابی (کورتیکواستروئید) و بیحس کننده موضعی کوتاهمدت تزریق میشود. تزریق با هدایت سونوگرافی باید تسکین درد قابل توجهی را برای حداقل 6-8 هفته فراهم کند که به شما فرصتی برای شرکت در برنامه فیزیوتراپی و جلوگیری از عود علائم میدهد. توصیه میشود دوره فیزیوتراپی حداکثر دو هفته پس از تزریق آغاز شده تا نتایج بهینه حاصل شوند.
جراحی برای سندرم پیریفورمیس
جراحی سندرم پیریفورمیس بهندرت پیشنهاد میشود.
چگونه میتوانم از سندرم پیریفورمیس پیشگیری کنم؟
برای پیشگیری از سندرم پیریفورمیس، از روشهای زیر استفاده کنید:
- بهطور منظم ورزش کنید تا عضلات خود را سالم نگه دارید.
- روی وضعیت بدنی خوب، بهخصوص هنگام نشستن، رانندگی یا ایستادن، تمرکز کنید.
- با خم کردن زانوها و چمباتمه زدن، اشیاء را بهدرستی بلند کنید و مطمئن شوید در هنگام بلند کردن، کمرتان صاف است. اشیاء را نزدیک بدن خود نگه دارید و هنگام بلند کردن نچرخید.
- قبل از فعالیت بدنی، بدن را گرم کنید و بعد از آن فعالیتهای کششی انجام دهید.
- هنگامی که مجبورید برای مدت طولانی بنشینید، با ایستادن، راه رفتن یا کشش، استراحت کنید.
سندرم پیریفورمیس چقدر طول میکشد؟
سندرم پیریفورمیس با تغییرات سبک زندگی و درمانهای ساده بهسرعت بهبود مییابد. علائم اغلب در عرض چند روز یا چند هفته بهبود مییابند. اما این وضعیت معمولاً بازگشت میکند؛ بهخصوص در افرادی که از دستورالعملهای پزشک خود پیروی نمیکنند. موارد شدید که بهدرستی درمان نمیشوند، میتوانند توانایی بیمار را بهشدت کاهش دهند.
درصورت ابتلا به سندرم پیریفورمیس چطور از خود مراقبت کنم؟
اگر سندرم پیریفورمیس داشته باشید، فعالیتهای خاصی وجود دارند که میتوانند به مدیریت علائم کمک کنند:
- از فعالیتهایی که باعث تحریک سندرم پیریفورمیس میشوند، اجتناب کنید. بهعنوان مثال، اگر این وضعیت هنگام دوچرخهسواری بدتر میشود، حداقل برای چند روز راه دیگری برای ورزش پیدا کنید.
- ماساژ عمیق در بافتهای لگن انجام دهید.
- بهطور منظم از روی صندلی بلند شوید، بایستید، راه بروید و فعالیتهای کششی انجام دهید. این امر بهویژه برای افرادی که بهمدت طولانی در محل کار مینشینند، مانند رانندگان حرفهای و کارمندان اداری، مهم است.
- داروهای ضد التهاب غیر استروئیدی (NSAIDs) را طبق دستورالعمل بستهبندی برای کاهش تورم مصرف کنید.
- از کمپرس سرد یا گرم استفاده کنید. استفاده از کمپرس یخ روی ناحیه درد (چندین بار در روز بهمدت 15 دقیقه) میتواند تورم را کاهش دهد. گرما (مانند پد گرمایشی) میتواند عضله سفت را شل کند.
- عضله پیریفورمیس و عضلات اطراف آن را کشش دهید. بهعنوان مثال: به پشت دراز بکشید، سپس یکی از زانوها را به سمت سینه خود بکشید. آن را برای پنج تا 30 ثانیه نگه دارید، سپس همین کار را برای پای دیگر انجام دهید. همچنین میتوانید بایستید، خم شوید و سر و دستهای خود را به سمت زمین رها کنید. این کار باعث کشش در پشت پاها و لگن میشود.
چه زمانی باید به پزشک مراجعه کنم؟
اگر سندرم پیریفورمیس دارید، درصورت مشاهده هر یک از موارد زیر با پزشک خود تماس بگیرید:
- سقوط بهدلیل درد یا بیحسی
- تجربه دردی که بیش از چند هفته طول میکشد (بهخصوص اگر دستورالعملها را دنبال کرده و سبک زندگی خود را تغییر دادهاید)
- مشکلات در کنترل روده (مدفوع) یا مثانه (ادرار)
- درد ناگهانی و شدید در کمر یا ساق پا
- ضعف یا بیحسی ناگهانی در کمر یا ساق پا
- تروما یا آسیب به کمر، لگن یا پا
- ناتوانی در بلند کردن پا از روی زمین
جمعبندی
سندرم پیریفورمیس زمانی رخ میدهد که عضله پیریفورمیس بر عصب سیاتیک فشار وارد میکند. این وضعیت میتواند باعث درد، بیحسی یا گزگز در لگن یا قسمت بالای پا شود. در اکثر موارد این سندرم با استراحت و درمانهای ساده در عرض چند روز یا چند هفته برطرف میشود. اما اگر آسیب منجر به درد شده یا علائم بیش از چند هفته طول کشیدهاند، با پزشک خود صحبت کنید.
منابع
سوالات متداول
برای نرم کردن عضله پیریفورمیس خود، میتوانید کششهای خاص، ماساژ یا فیزیوتراپی را امتحان کنید. در برخی موارد، جراحی یا دارو ممکن است ضروری باشد. با پزشک خود صحبت کنید تا ببینید کدام درمانها برای شما مناسب هستند.