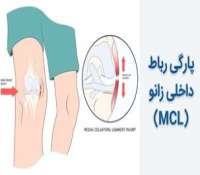
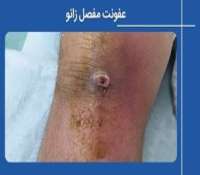
روماتیسم مفصلی (آرتریت روماتوئید - RA) افراد مختلف را به روش های متفاوتی تحت تاثیر قرار می دهد. این بیماری می تواند خفیف، متوسط یا شدید باشد و علائم در افراد مختلف متغیر است.
هیچ جدول زمانی دقیقی برای پیشرفت روماتیسم وجود ندارد. بدون درمان موثر، بیماری به مرور زمان بدتر می شود و به مراحل خاصی پیشرفت می کند.

بسیاری از درمان های جدید در کاهش پیشرفت بیماری روماتیسم موفق بوده اند. اگر درمان شما پیشرفت آرتریت روماتوئید را آهسته کند، زمان بیشتری برای تمرکز بر مدیریت موثر این بیماری و مراقبت از سلامت خود خواهید داشت.
حتما مطالعه کنید : روماتیسم مفصلی - علائم، علت ، تشخیص و درمان
مراحل آرتریت روماتوئید
با پیشرفت روماتیسم، بدن تغییر می کند. برخی از تغییرات را می توانید ببینید و احساس کنید، در حالی که برخی دیگر را نمی توانید حس کنید. هر مرحله از روماتیسم با اهداف درمانی متفاوتی همراه است.
مرحله 1
مرحله 1 مرحله اولیه روماتیسم است. بسیاری از افراد احساس درد، سفتی یا تورم مفاصل دارند. در مرحله 1، التهاب در داخل مفصل وجود دارد. بافت مفصل متورم می شود. هیچ آسیبی به استخوان ها وارد نمی شود، اما پوشش مفصلی که سینوویوم نامیده می شود، ملتهب است.
مرحله 2
مرحله 2 روماتیسم در واقع مرحله متوسط است. در این مرحله التهاب سینوویوم باعث آسیب به غضروف مفصل می شود. غضروف بافتی است که انتهای استخوان ها را در محل مفاصل می پوشاند.
هنگامی که غضروف آسیب می بیند، فرد ممکن است دچار درد و از دست دادن تحرک شود. دامنه حرکت در مفاصل ممکن است محدود شود.
مرحله 3
هنگامی که روماتیسم به مرحله 3 پیش برود، شدید در نظر گرفته می شود. در این مرحله، آسیب نه تنها به غضروف بلکه به خود استخوان ها نیز گسترش می یابد. از آنجایی که بالشتک بین استخوان ها فرسوده می شود، آنها به هم ساییده می شوند.
ممکن است درد و تورم بیشتری در این مرحله باشد. برخی از افراد ممکن است ضعف عضلانی و کاهش تحرک بیشتری را تجربه کنند. استخوان می تواند آسیب ببیند (فرسایش) و ممکن است کمی تغییر شکل ایجاد شود.
مرحله 4
در مرحله 4، دیگر التهاب در مفصل وجود ندارد. این مرحله نهایی روماتیسم است، زمانی که مفاصل دیگر کار نمی کنند.
در مرحله پایانی روماتیسم، افراد ممکن است همچنان درد، تورم، سفتی و از دست دادن تحرک را تجربه کنند. ممکن است قدرت عضلانی کاهش یابد. مفاصل می توانند از بین بروند و استخوان ها به هم جوش بخورند (آنکیلوز).
پیشرفت در هر چهار مرحله می تواند سال ها طول بکشد، و برخی از افراد در طول زندگی خود به تمام مراحل پیشرفت نمی کنند.
برخی از افراد دوره هایی بدون علامت از روماتیسم دارند. در برخی موارد، این می تواند به این معنی باشد که روماتیسم رو به بهبودی رفته است.
حتما مطالعه کنید : درمان روماتیسم مفصلی انگشتان دست
علائم پیشرفت روماتیسم
اکثر افراد مبتلا به روماتیسم بدتر شدن تدریجی علائم را تجربه می کنند. ممکن است دورههایی از تسکین وجود داشته باشد، که در آن زمان ها روماتیسم قابل کنترلتر است. در مواقع دیگر، علائم روماتیسم ممکن است شعله ور و شدیدتر شود.
چگونگی پیشرفت وضعیت شما به عوامل زیادی بستگی دارد، از جمله:
- سابقه خانوادگی روماتیسم
- سن شما در هنگام تشخیص
- مرحله روماتیسم در زمان تشخیص
- هر بیماری محرکی که خاص شما باشد
- وجود آنتی بادی های خاص در خون شما
با در نظر گرفتن این عوامل، پزشک می تواند به شما کمک کند تا درک بهتری از پیشرفت بیماری خود داشته باشید.
با این حال، به خاطر داشته باشید که پیشبینی دقیق چگونگی پیشرفت روماتیسم در طول زمان در هر فرد غیرممکن است. حتی اگر اعضای خانواده مبتلا به آرتریت روماتوئید داشته باشید، ممکن است وضعیت شما متفاوت از آنها پیشرفت کند.
مرکز آرتریت جان هاپکینز خاطرنشان می کند که سیر معمول پیشرفت روماتیسم برای اکثر افراد شامل دوره های شعله ور شدن فعالیت های بیماری است. با گذشت زمان، این شعله ور شدن ها طولانی تر و چالش برانگیزتر می شوند.
یکی دیگر از الگوهای رایج زمانی رخ می دهد که افراد حملاتی قوی را در مراحل اولیه روماتیسم تجربه می کنند، و به دنبال آن دوره هایی با حداقل فعالیت بیماری رخ می دهد.
کمتر از 10 درصد از افراد مبتلا به روماتیسم مفصلی در 6 ماه اول پس از شروع علائم شان، به بهبودی خودبخودی میرسند. بهبودی از روماتیسم یک تعریف پزشکی دقیق دارد.
به طور کلی، بهبودی به این معنی است که فعالیت بیماری روماتیسم متوقف می شود. بیمارانی که نشانگرهای بیماری (آنتی بادی ضد پپتید سیترولینه سیترولین دار حلقوی - Anti CCP) و فاکتور روماتوئید را نشان نمی دهند شانس بیشتری برای دستیابی به بهبودی دارند.
حتما مطالعه کنید : آشنایی کامل با روماتیسم مفصلی لگن
درمان شما با پیشرفت روماتیسم چگونه تغییر می کند
هنگامی که نوبت به درمان روماتیسم مفصلی می رسد، پزشک گزینه های دارویی مختلفی را در نظر می گیرد و یک برنامه درمانی را برای شما توصیه می کند.
برنامه درمانی شما به موارد زیر بستگی دارد:
- مرحله روماتیسم
- شدت علائم و درجه التهاب شما
- چه مدت است که با روماتیسم زندگی می کنید
انواع مختلف داروهای رایج برای رماتیسم نقش های متفاوتی دارند. برخی از نمونه ها عبارتند از:
- NSAID ها و استروئیدها التهاب را کاهش می دهند.
- داروهای ضد روماتیسمی اصلاحکننده بیماری (DMARDs) با کاهش سرعت پیشرفت روماتیسم با سرکوب پاسخهای ایمنی و التهابی بدن، به نجات بافت مفصلی کمک میکنند.
- داروهای بیولوژیک برای تغییر پاسخ التهابی بدن بر روی سیستم ایمنی اثر می گذارند.
- جراحی می تواند یک گزینه در مراحل بعدی روماتیسم باشد.
هدف جراحی ممکن است موارد زیر باشد:
- بهبود عملکرد روزانه
- کاهش درد، یا
- ترمیم آسیب ناشی از روماتیسم
جراحی ممکن است:
- سینوویوم یا ندول ها را خارج کند
- تاندون ها را ترمیم کند
- مفاصل را بهم جوش دهد، یا
- یک مفصل را به طور کامل جایگزین کند
داشتن یک سبک زندگی سالم جنبه دیگری از مدیریت روماتیسم است. پزشک شما ممکن است سبک های زندگی خاصی را برای تکمیل برنامه درمانی شما توصیه کند:
- ورزش، به ویژه ورزش هایی که فشار زیادی به مفاصل وارد نمی کنند، می تواند به بهبود قدرت عضلانی کمک کند.
- کنترل فشار روی مفاصل و حفظ وزن سالم می تواند مدیریت علائم روماتیسم را در تمام مراحل آسان تر کند.
- همچنین اگر سیگار می کشید مهم است که آن را ترک کنید، زیرا می تواند علائم روماتیسم را بدتر کند.
حتما مطالعه کنید: روماتیسم زانو چیست و چگونه درمان می شود
بهبودی در روماتیسم
بهبودی در روماتیسم با دورههای کم یا بدون فعالیت بیماری مشخص میشود و گاهی اوقات هیچ آنتیبادی مرتبط با روماتیسمی در آزمایشهای خون یافت نمیشود. اگر این دوره بیش از چند ماه طول بکشد، می توان آن را بهبودی پایدار در نظر گرفت.
تعداد بهبودی پایدار در روماتیسم کم بوده است، اما در طول زمان در حال افزایش است. نرخ فعلی بهبودی بین 10 تا 60 درصد یا بیشتر است.

بهبودی پایدار، و به ویژه بهبودی بدون دارو، شامل نتایج بهتری برای عملکرد و زندگی روزانه است.
در حال حاضر، هیچ تعریف استانداردی از بهبودی پایدار وجود ندارد. معیارهایی که معمولاً برای تعیین بهبودی در کارآزماییهای بالینی استفاده میشوند عبارتند از:
- تعداد مفاصل متورم یا حساس کمتر از یک است
- در مقیاس 0-10 امتیازدهی ، فعالیت آرتریت مرتبط 1 یا کمتر است که این عدد توسط شخص مبتلا به آرتریت روماتوئید گزارش می شود.
- افزایش اندک یا بدون افزایش سطح پروتئین واکنشی Cکه نشانگر التهاب است
ترکیبی از تشخیص زودهنگام و درمان هدفمند بهترین شانس را برای بهبودی پایدار به شما می دهد. هنگامی که عوامل بهبودی دیده شدند، پزشک شما را بررسی می کند تا تعیین کند آیا کاهش دارو توصیه می شود یا خیر.
با روماتولوژیست خود صحبت کنید
روماتیسم یک بیماری پیشرونده است، اما در همه افراد به طور یکسان پیشرفت نمی کند.
گزینههای درمانی و سبک های زندگی میتوانند به شما در مدیریت علائم روماتیسم و کاهش یا حتی پیشگیری از پیشرفت بیماری کمک کنند.
بر اساس علائم شما و سایر عوامل، پزشک شما یک برنامه شخصی برای شما پیشنهاد خواهد کرد.
حتما مطالعه کنید : با دوازده نشانه اولیه روماتیسم مفصلی بیشتر آشنا شوید.
منبع محتوا : healthline